RETINOPATIA IATROGENA: REVISIONE
DELLA LETTERATURA SU ALCUNI CASI DI TOSSICITÀ
IOSSA Speranza
Oculista - Specialista ambulatoriale - Roma
Riassunto
Numerose terapie farmacologiche, oltre a un buon numero di additivi e sostanze, generano a livello oculare effetti tossici che hanno ripercussioni su molteplici livelli.
Nel corso degli ultimi trent'anni, il monitoraggio della tossicità dei farmaci ha subito evoluzioni
sia nelle metodologie che nei singoli farmaci presi in esame: i nuovi prodotti immessi sul mercato
hanno ulteriormente contribuito a complicare il quadro d'esame, fino a rendere estremamente
difficoltosa - se non impossibile - l'individuazione di criteri diagnostici univoci della tossicità
retinica.
È ugualmente auspicabile una farmacovigilanza costante.
Parole chiave
Retinopatia iatrogena - Tossicità retinica
INTRODUZIONE
Il sistema visivo costituisce un modello ideale per lo studio degli effetti tossici: permette lo studio sia del microcircolo retinico, analogo a quello cerebrale, sia delle varie componenti del sistema
nervoso, centrale e periferico.
Il polo posteriore dell'occhio può essere coinvolto in vario modo dagli effetti tossici di alcune
terapie, a seconda del livello interessato. Alcuni farmaci infatti ledono l'epitelio pigmentato, altri
creano principalmente danni vascolari, altri determinano l'insorgenza di edema maculare cistoide,
o di una retinopatia cristallina. Il comune denominatore è sempre una riduzione bilaterale
della qualità della visione dei pazienti.
Un sintomo fondamentale è la difficoltà nella lettura, vuoi per riduzione dell'acuità visiva centrale
vuoi per la comparsa di scotomi nel campo visivo, distorsioni delle immagini o metamorfopsie,
fotofobia, fotopsie e alterazioni nella visione dei colori. Generalmente si tratta di evenienze
rare. L'incidenza così variabile di simili complicanze è tanto più bassa quanto più bassi sono i
dosaggi e quanto più i trattamenti sono di breve durata.
Costituiscono invece fattori di rischio l'obesità, l'età, insufficienza epatica e/o renale. È importante,
quindi, vigilare sulle variazioni di peso dei pazienti, sulla funzionalità di fegato e reni, sulla
comparsa di malattie metaboliche concomitanti che impongano variazioni del dosaggio o
sospensione del farmaco.
ACCERTAMENTI DIAGNOSTICI
L'assistenza multidisciplinare, fornendo una gestione olistica del paziente, può evitare o limitare
la comparsa di simili eventi. La complessità delle cure per talune patologie non deve però far
perdere di vista il bilancio tra benefici e rischi, secondo un principio di appropriatezza.
Il monitoraggio della funzionalità dell'apparato visivo può essere quindi eseguito con controlli
ogni 18 mesi nei soggetti a basso rischio, fino a controlli semestrali per quelli ad alto rischio.
I controlli verranno effettuati attraverso l'esecuzione di esami di base ed esami complementari.
Gli esami di base, non invasivi, sono:
o la biomicroscopia (esame obiettivo alla lampada a fessura);
o la somministrazione del test o griglia di Amsler;
o l'esame visione dei colori;
o l'esame del fondo;
o la perimetria computerizzata.
Gli esami complementari invece sono:
o la fluorangiografia o FAG;
o gli esami elettrofunzionali;
o la tomografia a coerenza ottica o OCT.
TOSSICITÀ E QUADRI CLINICI
I meccanismi di tossicità non sono chiari. Sono state formulate varie ipotesi per ciascun quadro
oftalmoscopico: per esempio, nel caso di terapie con il conservante benzalconio in pazienti
pseudofachici, la comparsa di maculopatia sarebbe collegata alla rottura della barriera ematoacquosa,
determinando la comparsa dell'edema.
In relazione al livello anatomico coinvolto, i farmaci che più frequentemente creano danni tossici
a livello dell'epitelio pigmentato sono certamente gli antimalarici, descritti fin dal 1959.
Il chinino è il più antico antimalarico, impiegato a scopo profilattico per os alla dose di 0.5-0.6
g/die. La tossicità sembra dovuta all'azione sullo strato interno della retina e si evidenzia con
cecità, pupilla non reagente, edema retinico con macula rosso ciliegia, assottigliamento dei vasi
arteriosi. In genere a distanza di alcune settimane segue un recupero funzionale, ma possono
rimanere riduzioni campimetriche e pallore papillare; raramente la cecità permane.
Gli antimalarici di sintesi (solfato di clorochina, solfato di idrossiclorochina) sono utilizzati
anche per il trattamento di artrite reumatoide, lupus e altre collagenopatie.
Le lesioni sono: fine screziatura (dapprima centrale, inizialmente reversibile, poi periferica),
restringimento vasale e pallore della papilla. I segni sono: riduzione piuttosto precoce del visus,
alterazioni del campo visivo, alterazioni della percezione dei colori e degli esami elettrofunzionali.
Alla FAG si evidenzia inoltre un danno perimaculare.
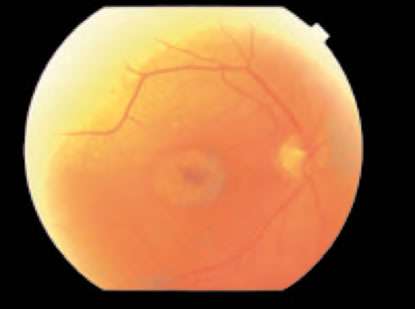
Depigmentazione maculare
Effetti simili ma transitori si verificano anche in caso di terapia con un antinfiammatorio non steroideo
come l' indometacina: aspetto granulare del fondo oculare, restringimenti del campo visivo,
alterazioni dell'elettrooculogramma o EOG, talvolta diplopia.
Altro gruppo di farmaci che presenta affinità per l'epitelio pigmentato, all'interno del quale causa
alterazioni metaboliche tossiche, è quello dei farmaci antipsicotici, come i derivati della fenotia
zina. Tra questi la cloropromazina può determinare la comparsa di emeralopia, visione colorata
degli oggetti, pigmentazione retinica.
Tra i chemioterapici è considerato retinotossico un antibiotico per la terapia della lebbra come la
clofazimina, gli antineoplastici come il cisplatino, la carmustina e la vincristina, gli antidoti chelanti
il ferro come la desferroxamina (utilizzata nei dializzati). Quest'ultima sostanza può causare
disturbi visivi, specie se utilizzata per periodi prolungati e a dosi elevate.
Per quanto riguarda le Alterazioni Vascolari, invece, tra i gruppi di farmaci che le causano sono
ricompresi gli antimalarici, gli antineoplastici, i contraccettivi orali, i chemioterapici come gli
aminoglicosidici; generano inoltre analoghe alterazioni proteine come l'interferone e minerali
come il talco.

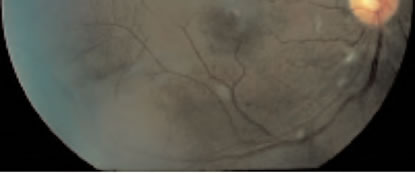
Alterazioni vascolari con essudati cotonosi
in corso di trattamento con interferone
Si segnala inoltre il caso relativo alle iniezioni di filler cosmetici nella regione glabellare o nella piega naso-labiale. Tali iniezioni, infatti, possono causare l'occlusione dell'arteria oftalmica, dell'arteria centrale della retina o di un suo ramo.
L'occlusione iatrogena dell'arteria oftalmica può essere associata a cecità dolorosa, coroide sottile,
infarto cerebrale e scarsi risultati visivi (in particolare quando viene utilizzato il grasso autologo).
Dopo simili trattamenti, nei pazienti con dolore oculare dovrebbero essere eseguiti l'esame oftalmico
e l'imaging sistematico a risonanza magnetica del cervello.
Infine, per le sue proprietà anticoagulanti, antipiastriniche e vasodilatatrici persino un'erba
medicinale come il Ginko Biloba può determinare manifestazioni emorragiche a livello neurologico
e oftalmologico: è fortemente sconsigliato in caso di terapie con cumarinici o aspirina.
L'Edema Maculare Cistoide è un accumulo di fluido in sede maculare con secondaria formazione
di cisti: si distinguono forme localizzate a livello dello strato plessiforme esterno e nucleare
interno oppure a livello delle cellule gliali di Muller.
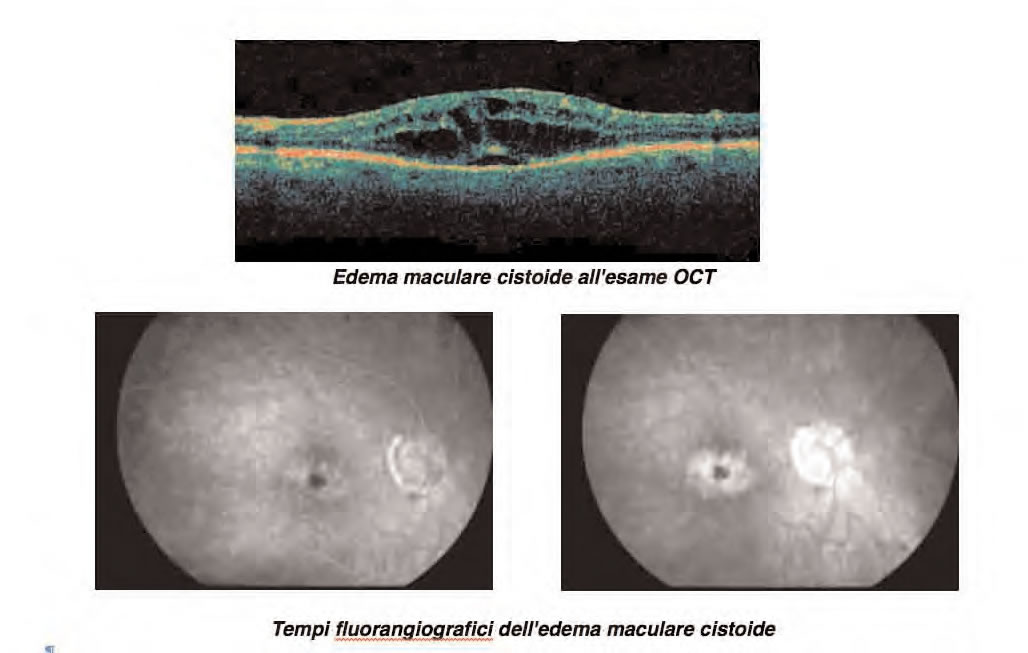
La teoria patogenetica più accreditata è che si tratti di evento multifattoriale in cui intervengano
la cascata dell'acido arachidonico (con conseguente liberazione delle prostaglandine e rottura
della barriera ematoretinica), una trazione vitreomaculare e le radiazioni ultraviolette.
L'acido nicotinico, o niacina, è usato come integratore ipolipemizzante.
Descritta già nel 1973 da Gass, alla OCT mostra che le cisti retiniche sono localizzate nello strato
plessiforme esterno. In questo caso, l'edema è reversibile alla sospensione nell'arco di 2-8
settimane.
La terapia con farmaci antiglaucomatosi adrenergici derivati dall'epinefrina è ormai desueta.
L'azione di riduzione della pressione intraoculare viene svolta attraverso un aumento del flusso
uveosclerale e una riduzione della secrezione dell'umore acqueo.
Nel 20-30% dei casi di occhi afachici, però, provoca edema, generalmente reversibile alla
sospensione del trattamento.
Anche gli analoghi delle prostaglandine possono favorire un edema maculare cistoide quando
associati ad altri fattori di rischio.
Tra i conservanti, invece, il benzalconio cloruro, utilizzato nella maggior parte dei colliri, accelera
la rottura della barriera ematoacquosa favorendo la comparsa di edema maculare cistoide nel
decorso post intervento di cataratta.
Per quanto riguarda le Eetinopatie Cristalline, invece, si tratta di prodotti di degenerazione asso
nale, intraretinici, localizzati principalmente in zona centrale o diffusi nella retina.
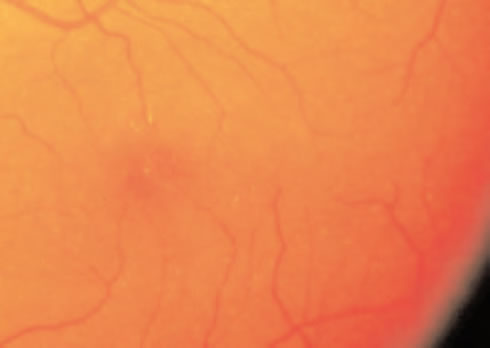
Retinopatia cristallina in corso di terapia con tamoxifene
Probabilmente a causa delle sue proprietà anfifiliche cationiche, il tamoxifene, ormone antitumorale
impiegato nei protocolli per il cancro al seno, determina legami reversibili ai lipidi polari che
a loro volta ostacolano il normale catabolismo dei lipidi stessi, provocandone accumulo nei
liposomi e conseguente danno assonale.
L'aspetto del fondo mostra opacità bianco-giallastre nell'area maculare e paramaculare, con o
senza edema. Il trattamento per la prevenzione delle recidive normalmente non viene protratto
oltre i cinque anni. Tali depositi, se non associati a riduzione visiva e deficit del campo visivo,
non implicano la sospensione del trattamento.
Depositi cristallini vengono determinati anche dalla somministrazione di altre sostanze.
La cantaxantina, ad esempio, è una xantofilla usata in dermatologia e in cosmesi come agente
abbronzante, ma anche nell'alimentazione animale come additivo che aumenti l'appetibilità di
salmone d'allevamento, pollame, uova.
Altri agenti causa di tali depositi sono minerali quali il talco e farmaci chemioterapici per le infezioni
delle vie urinarie come la nitrofurantoina.
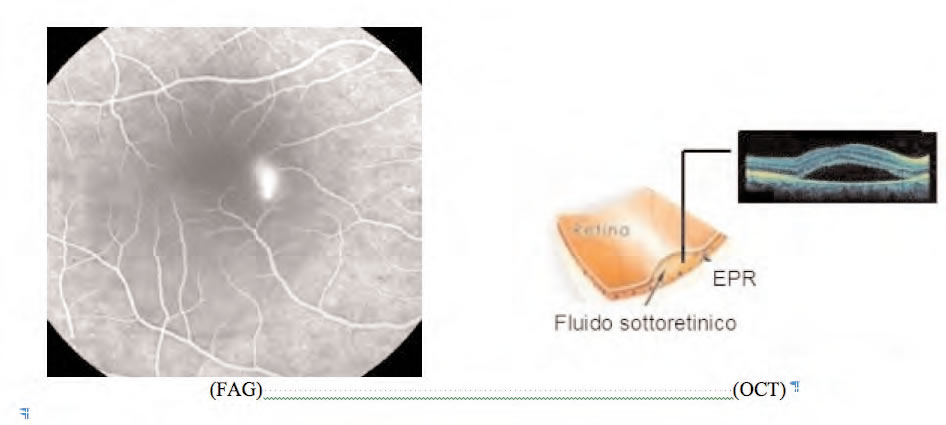
La Corioretinite Sierosa Centrale è un quadro nosologico descritto da Von Graefe già nel 1866;
caratterizzato da un distacco dell'epitelio pigmentato retinico; è determinato probabilmente da
danni della membrana coriocapillare e dell'epitelio pigmentato retinico.
Colpisce maschi giovani spesso in condizioni di vita stressanti.
È stato trattato con glucocorticoidi per lungo tempo.
Oggi si ritiene che la terapia cortisonica, al contrario, determini una esacerbazione di tale affezione,
e che tale trattamento debba pertanto essere proscritto.
Non sembra esserci un tipo di cortisonico maggiormente favorente tale patologia, né una dose
specifica, ma maggiore è il dosaggio più veloce l'insorgenza della corioretinite sierosa centrale.
CONCLUSIONI
In conclusione, prima che insorgano deficit permanenti è attualmente impossibile identificare
criteri diagnostici univoci della tossicità retinica e, in particolar modo, di quella dell'area maculare.
È dunque indispensabile un monitoraggio costante per localizzare e scongiurare tali evenienze,
pur fronteggiando le inevitabili polemiche legate al costo degli esami tecnici necessari per
effettuare suddetta vigilanza.
Bibliografia:
1) BROWNING D.J.: Hydroxychloroquine and Chloroquine retinopathy. Screening for drug toxicity.
AmJ Ophthalmol 2002; 133: 649-656.
2) EASTERBROOK M.: An ophtalmological view on the efficacy and safety of Chloroquine versus
Hydroxychloroquine. J Rheumatol 1999; 26: 1866-186.
3) GRÜTZNER P.: Acquired color vision defects secondary to retinal drug toxicity.
Ophthalmologica 1969; 158: 592-604.
4) MARMOR M.F., CARR R.E., EASTERBROOK M., FARJO A.A., MIELER W.F.: Recommendations
onscreening for Chloroquine and Hydroxychloroquine Retinopathy. Ophthalmology 2002; 109:
1377-1382.
5) FRAUNFELDER F.W.: Ocularside effectsfrom erbal medicines and nutritional supplements. am
J ophtalmol 200; 138:639-6 7.
6) SZWARCBERG J., MACK G., FLAMENT J.:Toxicité oculaire de la déféroxamine. J Fr
Ophtalmol 2002; 25: 609-614.
7) MIYAKE K., IBARAKI N., GOTO Y., OOGIYA S., ISHIGAKI J., OTA I., MIYAKE S.: ESCRS
Binkhorst lecture 2002: Pseudophakic preservative maculopathy. J Cataract Refract Surg 2003;
29: 1800- 1810.
8) PARK SW, WOO SJ, PARK KH, HUH JW, JUNG C, KWON OK: Iatrogenic Retinal Artery
Occlusion Caused by Cosmetic Facial Filler Injections.Am J Ophthalmol. 2012 Jul 24.
9) YEH P.C., RAMANATHAN S.: Latanoprost and clinically significant cystoid macular edema
after uneventful phacoemulsification with intraocular lens implantation. J Cataract Refract Surg
2002; 28: 1814- 1818.
10) CHAINE G., HAOUAT M., MENARD-MOLCARD C.: Central serous chorioretinopathy and
systemic steroid therapy. J Fr Ophtalmol 2001; 24: 139-146.
11) CUNNINGHAM E.T. JR, ALFRED P.R., IRVINE A.R. :Central serous chorioretinopathy in
patients with systemic lupus erythematosus. Ophthalmology 1996; 103: 2081-2090.
12) KARADIMAS P., KAPETANIOS A., BOUZAS E.A.: Central serous chorioretinopathy after local
application of glucocorticoids for skin disorders. Arch Ophthalmol 2004; 122: 784-785.
13) HAIMOVICI R., GRAGOUDAS E.S., DUKER J.S., SJAARDA R.N., ELIOTT D.: Central serous chorioretinopathy associated with inhaled or intranasal corticosteroids. Ophthalmology 1997;
104: 1653-1660.
14) YARD A.C., KADOWITZ P.J.: Studies on the mechanism of hydrocortisone potentiation of
vasoconstrictor responses to epinephrine in the anesthetized animal. Eur J Pharmacol 1972; 20:
1-9.
15) ALWITRY A., GARDNER I.: Amoxifen maculopathy. Arch Ophthalmol 2002; 120: 1402.
16) METGE P.: MANDIRAC-BONNEFOY C., BELLAUBE P.: hésaurismose rétinienne à la canthaxantine.
Bull Mem Soc Fr Ophtalmol 1984; 95: 547-549.
Corrispondenza:
s.iossa@sumaiweb.it